Esta é a primeira parte de um estudo com o título “O agravamento das dificuldades do SNS, a falta de medidas no programa do atual Governo, o aumento das despesas das famílias com a Saúde e a explosão do negócio privado de saúde em Portugal à custa do SNS, da ADSE e das famílias”.
É um estudo extenso com 16 páginas, onde, utilizando um conjunto numeroso de dados e gráficos divulgados por entidades oficiais (OCDE, INE; Eurostat, governo, etc.), e analisando o programa do atual governo na área da saúde, procuro explicar as causas das graves dificuldades que atualmente enfrentam o SNS e ADSE no acesso a cuidados de saúde, assim como os riscos futuros que correm o SNS e a ADSE, apontando algumas propostas de solução apenas como contributos para a reflexão e debate público.
E divulgo este estudo, como refiro na introdução, pensando que ele pode ser útil a todos os que estão interessados em defender o SNS e a ADSE pois contém informação e dados importantes, que andavam dispersos, mas que são necessários para quem queira estudar a saúde em Portugal, e para um debate fundamentado sobre a situação do SNS e da ADSE. Espero que assim seja, mas só aqueles que o lerem é o que poderão dizer. E gostaria que o dissessem.
Este estudo, embora extenso, é, no entanto, constituído principalmente por gráficos e quadros com dados oficiais de fácil leitura e interpretação. Ele tem como objetivo dar a conhecer, de uma forma fundamentada, as causas das dificuldades que enfrentam atualmente o SNS e a ADSE, assim como o estrangulamento/destruição a que estão a ser sujeitos pelo governo e os perigos que enfrentam, apresentando-se propostas para reflexão e debate. Analisa-se também a explosão do setor privado da saúde à custa do SNS e da ADSE com o apoio do governo.Para facilitar a leitura, as conclusões mais importantes estão sublinhadas a bold, por isso analisando os gráficos e os quadros e lendo as partes sublinhadas, o leitor ficará a conhecer a situação da saúde em Portugal, assim como do SNS e da ADSE.Um aspeto focado é a elevada concentração que já se verifica no setor privado da saúde onde os pequenos e médios prestadores, incluindo consultórios médicos, são já uma relíquia do passado pois estão a ser “engolidos/dizimados” pelos cinco grandes grupos privados de saúde (Luz, JMS, Lusíadas, Trofa, Grupo HPA), alguns deles controlados por estrangeiros (Luz e Lusíadas). Este estudo tem como base uma intervenção que fiz no Congresso dos médicos da FNAM em 19/10/2019.
Estudo – 1.ª Parte
O agravamento das dificuldades do SNS
A situação do setor público da saúde em Portugal tem-se agravado como consequência das dificuldades crescentes que enfrenta o SNS sujeito à ditadura do défice orçamental e à política de proteção dos grandes grupos de saúde privados. Os dois gráficos, com dados da OCDE (“Health at a Glance”), que a seguir se apresentam, revelam uma realidade que é preocupante, a saber: enquanto em Portugal a parcela da riqueza criada (PIB) aplicada na saúde dos portugueses diminuiu entre 2006 e 2017, na União Europeia sucedeu precisamente o contrário; em média aumentou sendo já superior à do nosso país o que não acontecia em 2006.
Gráfico 1 – A despesa com saúde (publico + privada) em percentagem do PIB, em Portugal e nos países da União Europeia em 2006(PT) ou 2007 – “Health at a Glance – 2010”
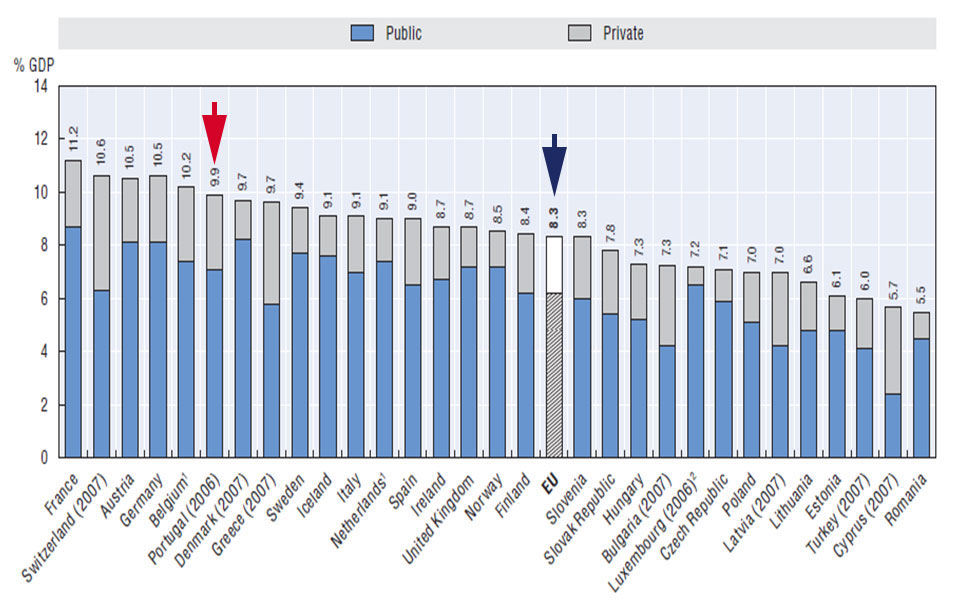
Como revelam os dados da OCDE, em 2006, a despesa total (pública+ privada) em Portugal (seta vermelha), representava 9,9% do PIB enquanto a média na União Europeia (seta azul) era de 8,3% do PIB, ou seja, menos 1,6 pontos percentuais que a de Portugal. E cada ponto percentual do PIB representa atualmente mais de 2.000 milhões €. Comparemos a situação de 2006 com de 2017, que é possível comparando o gráfico 1 com o gráfico 2, que a seguir se apresenta.
Gráfico 2 – A despesa com saúde (publico + privada) em percentagem do PIB, em Portugal e nos países da União Europeia em 2017 – “Health at a Glance- 2018 ”
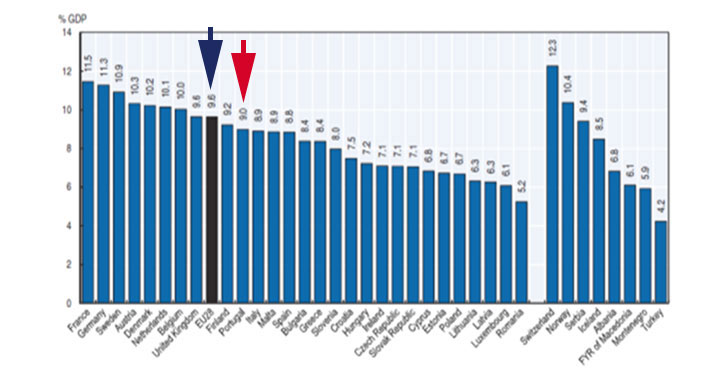
Em 2017, a parcela da riqueza criada no nosso país (PIB) destinada à saúde dos portugueses diminuiu para 9% do PIB (em 2006, era 9,9%), enquanto a média da União Europeia aumentou para 9,6% (em 2007, era apenas 8,3% do PIB). Portanto. no período 2006/2017 verificou-se em Portugal um retrocesso investindo-se na saúde da população uma percentagem menor de riqueza criada, enquanto nos países da UE registou-se precisamente o contrário, investiram na saúde dos seus nacionais uma percentagem maior da riqueza criada. E tudo isto quando se sabe que o estado de saúde da população, para além de ser um bem essencial individual, é também fator determinante do aumento da produtividade, do crescimento económico e do desenvolvimento de um país.
E a diminuição da riqueza criada no país aplicada fez-se apesar da despesa com saúde por habitante em Portugal ser já uma das mais baixas do países da OCDE como o gráfico 3 revela.
Gráfico 3 – Despesa de saúde por habitante em 2018 – “Health at a Glance- 2018 ”
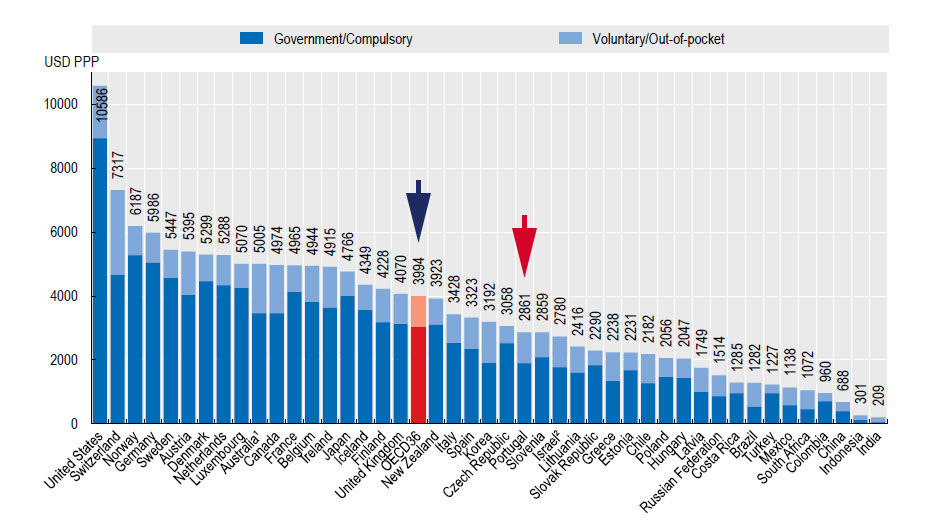
Em 2018, segundo a OCDE, a despesa com saúde, era em Portugal apenas de 2861 em dólares PPP por habitante, quando a média nos países das OCDE de 3.994 dólares PPP por habitante, ou seja, mais 39,6%. E tenha presente que a parcela da despesa pública com a saúde era apenas de 2000 USDPP por habitante em Portugal, quando a média nos países da OCDE era 3.000 USDPP por habitante.
A redução da despesa na saúde não foi maior em Portugal porque a despesa com a saúde suportada pelas famílias cresceu muito neste período
O quadro 1, com dados da Conta Satélite da Saúde do INE, mostra que no período 2000/2018 a despesa com saúde suportada pelas famílias em Portugal cresceu muito mais do que a despesa pública com a saúde dos portugueses (SNS+ Serviços Regionais dos Açores e Madeira).
Quadro 1 – Despesa corrente com saúde em Portugal – 2000/2018 – INE
| ANO | Despesa Corrente de Saúde Total – Milhões € | SNS + Serviços Regionais de Saúde de Açores e Madeira – Milhões € | Despesas das famílias com saúde – Milhões € |
| 2000 | 10 758 798 | 6 306 973 | 2 687 849 |
| 2001 | 11 414 934 | 6 626 220 | 2 791 350 |
| 2002 | 12 206 461 | 7 104 734 | 2 755 050 |
| 2003 | 13 010 302 | 7 485 835 | 3 023 257 |
| 2004 | 14 163 666 | 8 113 980 | 3 262 243 |
| 2005 | 14 966 348 | 8 609 589 | 3 488 550 |
| 2006 | 15 188 768 | 8 490 915 | 3 817 506 |
| 2007 | 15 907 572 | 8 715 161 | 4 083 548 |
| 2008 | 16 729 079 | 9 162 818 | 4 319 260 |
| 2009 | 17 332 440 | 9 715 227 | 4 265 447 |
| 2010 | 17 668 162 | 10 507 205 | 4 338 460 |
| 2011 | 16 790 717 | 9 640 572 | 4 415 771 |
| 2012 | 15 742 270 | 8 991 558 | 4 435 519 |
| 2013 | 15 476 704 | 9 070 198 | 4 173 429 |
| 2014 | 15 615 760 | 9 086 268 | 4 345 540 |
| 2015 | 16 132 190 | 9 238 315 | 4 473 104 |
| 2016 | 16 853 780 | 9 593 111 | 4 684 084 |
| 2017Po | 17 456 492 | 9 932 715 | 4 806 359 |
| 2018Pe | 18 345 065 | 10 484 715 | 5 018 116 |
| Var. 2000/2018 | 70,5% | 66,2% | 86,7% |
| 2018 – Preços 2010 | 16 663 650 | 9 523 740 | 4 558 181 |
| Var. 2018 p2010/2010 | -5,7% | -9,4% | 5,% |
Entre 2000 e 2018, a despesa total corrente com a saúde aumentou no nosso país em 70,5% segundo o INE, mas a despesa corrente do SNS e dos Serviços Regionais de Saúde dos Açores e da Madeira, ou seja, a despesa pública subiu apenas 66,2%. Portanto, o Estado diminuiu os recursos que aplica na saúde dos portugueses. Como consequência a despesa com saúde das famílias aumentou 86,7%, ou seja, mais 20,7 pontos percentuais que a subida na despesa pública com saúde em Portugal.
E o aumento verificado na despesa pública com a saúde dos portugueses nem foi suficiente para compensar o aumento de preços. Se consideramos o período 2010/2018, e deduzirmos aos valores de 2018 o efeito do aumento dos preços verificado neste período, ou seja, se calcularmos os valores de 2018 a preços de 2010, concluímos que, a preços de 2010, a despesa corrente total de 2018 foi inferior à de 2010 em -5,7%; mas a despesa do SNS e dos Serviços Regionais de saúde, ou seja a despesa do Estado, de 2018 foi inferior à de 2010 em -9,4%. Como consequência do subfinanciamento crónico do SNS e dos Serviços Regionais as famílias portuguesas foram obrigadas a suportar uma parcela maior da despesa com a saúde, tendo esta aumentado, em termos reais, entre 2010 e 2018, +5,1%.
Esta é a verdade que os números oficiais do INE revelam. A percentagem da despesa das famílias com saúde na despesa total de saúde é já em Portugal mais elevada que a média da UE com revela o gráfico 4.
Gráfico 4 – A despesa das famílias em % da despesa total com saúde nos países – “Health at a Glance- 2018 ”
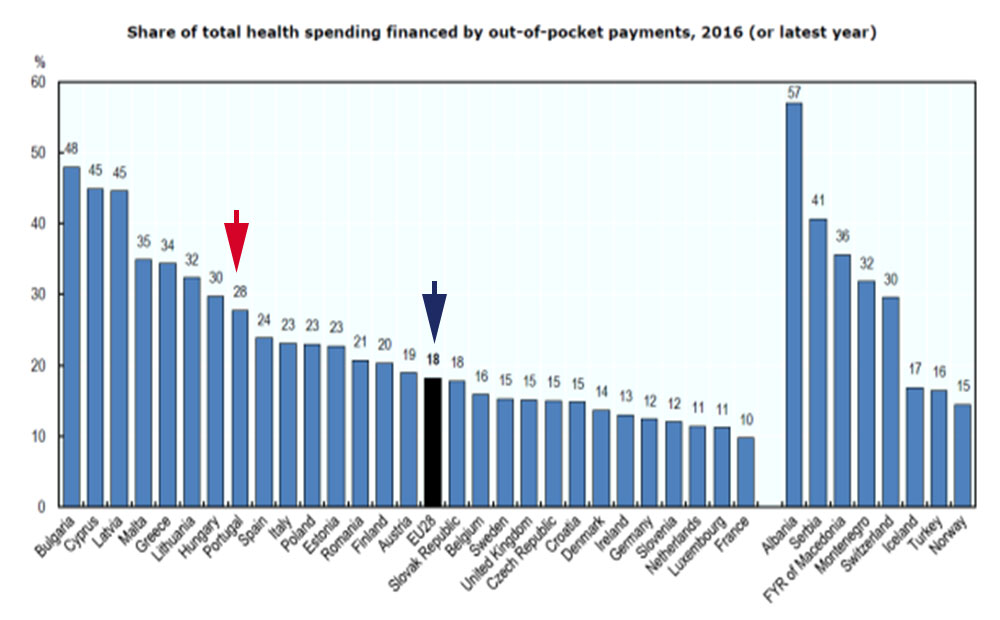
Segundo a OCDE, em 2016, a percentagem que a despesa das famílias com a saúde em Portugal representava do total da despesa corrente do nosso país com saúde (28%) era superior em 55,6% à média dos países da União Europeia que era apenas 18%. Portanto, as famílias em Portugal, devido ao subfinanciamento do SNS, viram-se obrigadas a suportar uma parcela maior da despesa de saúde.
O subfinanciamento crónico determinado pela obsessão de reduzir o défice a zero, é uma causa da má gestão e da promiscuidade público-privada que está a destruir o SNS
O gráfico 5, com dados disponibilizados pelo Ministério da Saúde aos deputados aquando do debate dos orçamentos do Estado, dá uma ideia clara da dimensão do subfinanciamento crónico do SNS pelo O.E.
Gráfico 5 – Transferência do OE para o SNS (azul) e despesas anual do SNS (vermelho) – Milhões €
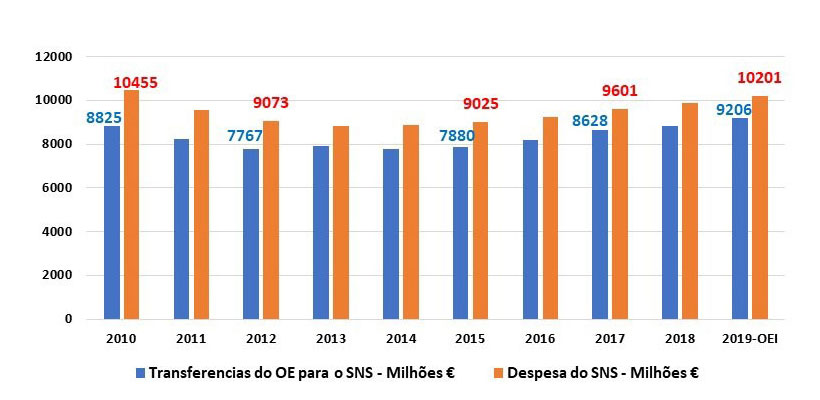
No período 2010/2019, a despesa do SNS somou 94.769 milhões €, mas as transferências do Orçamento do Estado para o SNS foram apenas 88.277 milhões €, ou seja, menos 11.492 milhões €. A diferença foi coberta com receitas das taxas moderadoras, com serviços prestados pelo SNS a entidades privadas e com uma enorme divida
No entanto, a verdadeira dimensão do subfinanciamento crónico do SNS ainda não é revelada pelos dados do gráfico anterior, pois uma parte das transferências feitas em cada ano não são para pagar os gastos desse ano, mas sim para amortizar a enorme divida do SNS que transita de ano ara ano (em Set. 2019, só a divida com um atraso de pagamento superior a 90 dias atingia 683 milhões €, ou seja, +35,8% do que em Dez.2018 que era de 503,5 milhões €- Síntese execução orçamental de Set.2019). Só uma conta baseada no princípio contabilístico da “especialização do exercício” é que permite fazer uma verdadeira avaliação do subfinanciamento do SNS verificado em cada ano.
O “Relatório e Contas do Ministério da Saúde e do Serviço Nacional de Saúde de 2018”, recentemente divulgado, inclui as Demonstrações de Resultados do Serviço Nacional de Saúde feitas com base nos principio da “especialização dos exercícios, em que se imputa a cada ano os rendimentos e os gastos que dizem respeito apenas a esse ano, e não os pagamentos que foram realizados.
E segundo as contas desse Relatório, em 2017, os prejuízos efetivos do SNS foram de 345,6 milhões €, e, em 2018, os prejuízos reais subiram para 848,2 milhões € (+145,4%) ou seja, neste ano os gastos efetivos foram superiores aos rendimentos deste ano em 848,2 milhões € (um aumento de 502,6 milhões € de prejuízos num único ano). Não há SNS que resista assim.
É precisamente da Demonstração de Resultados e do Balanço do SNS desses anos (págs. 49, 50, 51 do referido Relatório) que retiramos os dados que constam do quadro 2 que a seguir se apresenta para que o leitor possa ficar com uma informação mais clara da gravidade da situação.
Quadro 2 – Dados da Demonstração de Resultados e dos Balanços do SNS referentes aos anos 2017 e 2018 apurados com base na “especialização dos exercícios” – Contabilidade Patrimonial
| RÚBRICAS | 2017 – Milhões € | 2018 – Milhões € | Variação – Milhões € | Var. % |
| Rendimentos | ||||
| Transferêncoa do OE | 8 866,2 | 8 815,1 | -51,0 | – 0,6 |
| Prestação de serviços | 309,9 | 162,2 | -147,7 | |
| Imostos e taxas (moderadoras) | 1,9 | 280,3 | 278,4 | |
| Soma | 9 178,0 | 9 257,5 | 79,6 | 0,9 |
| Gastos | ||||
| Mercadorias e matérias consumidas | 1 732,0 | 1 815,5 | 83,5 | 4,8 |
| Fornecimentos e serviços externos | 3 806,1 | 4 036,4 | 230,3 | 6,1 |
| Gastos com pessoal | 3 844,4 | 4 064,2 | 219,7 | 5,7 |
| Imparidades e provisões | 0,0 | 37,2 | 37,2 | |
| Outras perdas | 90,8 | 80,5 | -10,3 | |
| Amortizações | 165,7 | 164,5 | -1,2 | |
| Soma | 9 639,1 | 10 198,3 | 559,2 | |
| Divida do SNS | ||||
| Financiamentos obtidos | 14,9 | 221,1 | 206,2 | |
| Dividas a fornecedores | 2 117,6 | 1 931,4 | -186,2 | |
| Fornecedores de investimentos | 45,9 | 53,5 | 7,6 | |
| Adiantamentos de clientes | 10,9 | 48,9 | 38,0 | |
| Outras contas a pagar | 615,3 | 1 108,7 | 493,4 | |
| Soma das dividas | 2 804,6 | 3 363,6 | 559,0 | 19,9 |
Entre 2017 e 2018, as transferências efetivas do Orçamento do Estado para o SNS destinadas a pagar os gastos desses anos, e não as dividas acumuladas do passado, diminuíram, a preços correntes em 51 milhões € (-0,6%), pois passaram de 8.866,2 milhões € para 8.815,1 milhões €. E se se incluir os rendimentos que têm como origem as taxas moderadoras e a prestações de serviços a outras entidades (por ex. seguradoras) o aumento de rendimentos, entre 2017 e 2018, foi apenas de 0,9% pois passaram de 9.178 milhões € para 9.257,5 milhões € os valores totais, como mostra o quadro.
Enquanto isto sucedeu em relação aos rendimentos (receitas na linguagem comum), entre 2017 e 2018 os principais gastos efetivos do SNS de cada um daqueles anos (Mercadorias e Matérias consumidas, Fornecimentos e serviços externos, e gastos com Pessoal) aumentaram em 5,7% quando os rendimentos totais do SNS subiram apenas 0,9%. E aquelas três rubricas de despesa do SNS aumentaram, entre 2017 e 2018, em 533,6 milhões €, mas o SNS tem mais gastos daí que os prejuízos do SNS tenham atingido, em 2018, 848,2 milhões €. Esta realidade grave, e suas consequências, foi ignorada no debate e aprovação da nova Lei de bases da saúde, pois não se encontra nela qualquer medida concreta para por um travão à destruição que o SNS está a ser sujeito por esta via, a não ser grandes declarações de intenções esperando que os governos as oiçam.
A necessidade de introduzir na Lei de Bases da Saúde uma “Norma Travão” que impeça o subfinanciamento crónico do SNS e a sua destruição
Em percentagem da riqueza criada anual no país (PIB) a parcela transferida para o SNS através do Orçamento do Estado tem variado de ano para ano.
Quadro 3 – Transferências do Orçamento do Estado para o SNS em percentagem do PIB nominal
| ANOS | PIB a preços correntees – Milhões € | Transferência do OE para SNS a preços correntes – Milhões € | % que as transferências do OE para SNS representam em relação ao PIB de cada ano |
| 2008 | 178 873 | 7 900 | 4,4 |
| 2009 | 175 448 | 8 200 | 4,7 |
| 2010 | 179 930 | 8 849 | 4,9 |
| 2011 | 176 167 | 8 254 | 4,7 |
| 2012 | 168 398 | 7 762 | 4,6 |
| 2012 (inclui para pagar divida acumulada) | 168 398 | 9 262 | 5,5 |
| 2013 | 170 269 | 7 874 | 4,6 |
| 2014 | 173 079 | 7 738 | 4,5 |
| 2015 | 179 809 | 7 878 | 4,4 |
| 2016 | 185 494 | 8 179 | 4,4 |
| 2017 | 193 049 | 8 628 | 4,5 |
| 2018 (P) | 199 222 | 8 594 | 4,3 |
As transferências do OE para o SNS, em percentagem do PIB nominal, têm variado de ano para ano de acordo com o arbítrio dos sucessivos governos, sendo na esmagadora maioria dos anos inferiores a 5% do PIB. E tenha-se presente que nas percentagens anteriores estão incluídas uma parcela para pagar a enorme divida do SNS que tem passado de ano para ano, como revela o gráfico 6, e é causa também de má gestão, de custos excessivos e de baixa produtividade.
Gráfico 6 – Evolução da divida e pagamentos em atraso (mais de 90 dias) do SNS
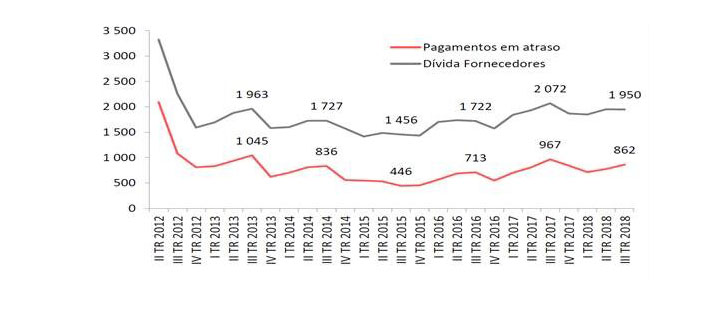
Para acabar com o arbítrio dos governos, que têm utilizado o SNS como instrumento para reduzir o défice orçamental a zero, destruindo-o, defendemos a introdução na lei de bases da saúde de uma norma, que designamos por “norma travão ao subfinanciamento crónico do SNS”, que poderia ter a seguinte redação: “as transferências do OE para o SNS para fazer face aos gastos de cada ano não podem ser inferiores a 5% do valor do PIB nominal desse ano”.
Se se tivesse sido introduzido na nova Lei de Bases da Saúde, como na altura defendemos, esta “norma travão” (propusemos esta norma à comissão presidida pela Dra. Maria de Belém e aos diversos partidos mas nem a comissão nem nenhum partido se mostrou interessado em debater e defender esta questão vital para a defesa do SNS) a situação subfinanciamento crónico alterar-se-ia significativamente.
O que ficou na nova lei de bases da saúde não dá garantia nenhuma que o subfinanciamento cronico do SNS não continue pois o que consta do nº 3 da Base 23 da Lei de bases da saúde é apenas o seguinte:
O financiamento deve permitir que o SNS seja dotado dos recursos necessários ao cumprimento das suas funções e objetivos”.
Não há um financiamento mínimo assegurado, tudo fica dependente da boa vontade e do arbítrio dos governos, e a experiência já mostrou de uma forma cabal que são más conselheiras. A vontade de Mário Centeno de reduzir a zero o défice orçamental e assim brilhar em Bruxelas para assegurar uma carreira internacional vai continuar a imperar embora à custa da destruição dos serviços públicos, de que o SNS é uma parte essencial.
Se essa “norma travão” de 5% do PIB já existisse, em 2017, o SNS teria recebido do Orçamento do Estado mais 931,2 milhões € e, em 2018, mais 1.379,7 milhões €. Desta forma acabar-se-ia com o subfinanciamento crónico a que o SNS tem sido sujeito ao longo dos sucessivos governos para reduzir o défice orçamental. Neste aspeto fundamental para a defesa do SNS a nova Lei de bases da saúde de 2019 (Lei 95/2019) nada acrescentou de novo, pois não introduziu nada de concreto.
Estudo – 2.ª Parte
A simples leitura do programa apresentado pelo atual governo (XXII) leva à conclusão que não existe, por parte deste, a intenção de acabar com o subfinanciamento crónico que está a destruir o SNS pois o ponto do programa que se refere ao SNS – “Um SNS mais justo e inclusivo que responda melhor às necessidades da população” (págs. 18-22 do programa) – não se encontra uma única palavra dedicada a este problema nem se vislumbra qualquer intenção de reforçar as transferências do OE para o SNS.
A situação de subfinanciamento do SNS vai continuar, não apenas pela omissão na parte do programa do atual governo dedicada ao SNS, mas fundamentalmente pelo que consta logo no inicio do programa, que constitui a trave mestra de toda a política futura, segundo o próprio governo, e que se transcreve para alertar todos os portugueses, que é a seguinte: “O cenário macroeconómico para os próximos quatro anos perspetiva-se marcado por um quadro de maior incerteza: a evolução da economia internacional face aos quatro anos anteriores; o contexto de abrandamento do crescimento da economia mundial, cuja dimensão e duração é difícil de antecipar; e a manutenção de um quadro de tensão comercial entre os principais blocos económicos. Do ponto de vista político, a Europa caracteriza-se por um ciclo que tenderá a ser influenciado por forças que não são favoráveis ao aprofundamento da integração europeia. Todos estes fatores de incerteza tendem a induzir um abrandamento do crescimento do PIB na generalidade das economias” (pág. 4).
E certamente, como a economia portuguesa é aberta e dependente do exterior, inevitavelmente sofrerá esse abrandamento. Neste contexto já de si negativo, o programa afirma como grandes objetivos para a legislatura que agora começa, não o crescimento nem o desenvolvimento do país, mas o seguinte nas palavras do próprio governo: “O caminho traçado para os próximos quatro anos deverá permitir reduzir a dívida pública para próximo dos 100% do PIB no final da legislatura. Este é o primeiro objetivo a reter: a dívida pública desce para próximo dos 100% do PIB no final da legislatura que agora se inicia” (pág. 4).
Num contexto macroeconómico desfavorável como o próprio governo prevê, pretender ter como objetivo principal de toda a legislatura reduzir a divida dos atuais 118% do PIB para 100% do PIB, ou seja, 18 pontos percentuais, quando na anterior legislatura se conseguiu reduzir apenas 11 pontos percentuais, pois passou “de 129% do PIB em 2015 para 118% do PIB em 2019” (pág. 3), e isso foi conseguido com um corte significativo no investimento publico e com imposição de cortes e cativações na despesa publica corrente que deixou os serviços públicos de rastos e com graves dificuldades até no seu funcionamento normal, de que o SNS é um exemplo, afirmar neste contexto que a politica de austeridade, mitigada no anterior governo devido à pressão dos partidos de esquerda, vai agora ser agravada é um escândalo.
E tal conclusão é reforçada pela seleção de 2º objetivo que, nas próprias palavras do programa do governo , é o seguinte: “o segundo objetivo a reter: o saldo primário deve manter-se perto dos 3% do PIB” (pág. 3), o que significa que o governo pretende obter um saldo orçamental primário positivo, ou seja, antes de pagar os encargos com a divida, superior a 6.000 milhões € por ano. Portanto, tudo tem de se subordinar aos dois maiores objetivos deste governo, e para alcançar uma redução da divida pública com aquela dimensão (18 p.p.) e para obter um saldo positivo desta natureza (3% do PIB/ano) o governo terá, ou de aumentar bastante os impostos (ele promete que não o fará) ou então terá de reduzir ao mínimo o crescimento da despesa pública, o que significa que o subfinanciamento crónico do SNS e da Administração Pública vai continuar e, consequentemente, dos serviços públicos. Centeno não faz milagres apenas sabe cortar e cativar.
O aumento dos profissionais do SNS associado à promiscuidade público-privado, à interferência do Governo na gestão diária, a submissão total do Ministério da Saúde ao das Finanças, que está a destruir o SNS e a alimentar o crescimento dos grupos privados de saúde, e a necessidade de introduzir a exclusividade no SNS
O número de profissionais de saúde tem aumentado como revelam os dados da DGAEP (quadro 4)
Quadro 4 – Variação do número de profissionais de saúde no período 2011-2019
| ADMINISTRAÇÕES PÚBLICAS | 31 Dez. 2011 | 30 Set. 2015 | 30 Jun. 2019 | 2011/2015 Governo PSD/CDS | 2015/2019 Governo PS | 2011/2019 |
| Médicos | 25 049 | 26 914 | 30 515 | 1 865 | 3 601 | 5 466 |
| Enfermeiros | 42 769 | 41 338 | 47 075 | -1 431 | 5 737 | 4 306 |
| Tec. Diag. e Terapêuticas | 8 935 | 8 563 | 9 420 | -372 | 857 | 485 |
| Técnico Superior de saúde | 1 913 | 1 883 | 1 391 | -30 | -492 | -522 |
| TOTAL | 78 666 | 78 698 | 88 401 | 32 | 9 703 | 9 735 |
Entre 2011 e 2019, o número de profissionais de saúde nas Administrações Públicas, inclui SNS e Serviços Regionais de Saúde, aumentou em 9.735, sendo apenas 32 durante o governo PSD/CDS e 9.703 no governo PS. Os profissionais que mais aumentaram foram os médicos – 5.466 – sendo 3601 durante o governo PS. No entanto, as suas condições de trabalho e de vida agravaram-se enormemente durante este período, a começar pelos seus ganhos como se mostra no quadro seguinte, o que está a contribuir fortemente para a destruição do SNS, ignorado e não compreendido por muitos.
Quadro 5 – Variação do poder de compra dos ganhos líquidos dos profissionais de saúde – 2009/2019
| CARGO / CARREIRA / GRUPO | Ganho Médio Mensal Liquido (após deduções para IRS, ADSE, CGA / SS) a preços correntes (deduziremos e depois induzimos os subsidio de refeição) | Ganho Médio Mensal liquido de 2019 a preços de 2009 | Variação do Poder de Compra do Ganho Médio Mensal Liquido entre 2009 e 2019 | |
| 2009 | 2019 | |||
| TOTAL (de todas as Administrações Públicas) | 1 230,7 € | 1 195,9 € | 1 067,8 € | -13,2% |
| Assistente técnico/administrativo | 869,0 € | 846,6 € | 755,9 € | -13,0% |
| Assistente operacional | 648,3 € | 700,5 € | 625,4 € | -3,5% |
| Médico | 2 240,3 € | 2 080,0 € | 1 857,1 € | -17,1% |
| Enfermeiro | 1 151,4 € | 1 151,0 € | 1 027,7 € | -10,7% |
| Téc. Diagnóstico e Terapêutica | 1 069,0 € | 1 054,2 € | 941,2 € | -12,0% |
| Técnico Superior de Saúde | 1 509,5 € | 1 377,2 € | 1 229,6 € | -18,5% |
Os ganhos médios dos profissionais de saúde sofreram, entre 2009 e 2019, uma redução significativa no seu poder de compra (entre -10,7% e -18,5% conforme as categorias profissionais) como os dados do próprio Ministério das Finanças e da Administração Pública reconhecem, o que associada à falta de carreiras e de condições de trabalho dignas, devido ao investimento insuficiente causado pelo subfinanciamento crónico, determina uma elevada promiscuidade público-privada dos profissionais de saúde que trabalham simultaneamente no SNS e nos grandes grupos privados de saúde.
E na nova Lei de bases de saúde (Lei 95/2019) não se encontra qualquer medida concreta que possa pôr fim à elevada promiscuidade público privada dos profissionais de saúde que existe no SNS , pois limita-se a estabelecer no nº3 da sua Base 29 o seguinte” O Estado deve promover uma política de recursos humanos que valorize a dedicação plena como regime de trabalho dos profissionais de saúde do SNS, podendo, para isso, estabelecer incentivos”. Mais uma vez boas intenções, mantendo tudo dependente do arbítrio do governo e, nomeadamente, do seu ministro todo poderoso das Finanças.
Apesar do número de profissionais de saúde ter aumentado com o 1º governo PS de António Costa a situação do SNS, a promiscuidade público-privado não diminuiu, pelo contrário até aumentou como a transcrição seguinte mostra:
- “70% dos especialistas não estão em dedicação exclusiva. No caso dos médicos hospitalares, a presença intermitente é ainda maior e chega aos 80%. A todos estes profissionais sem exclusividade é permitido trabalhar em simultâneo no privado e trocar as horas extras nas Urgências das suas unidades por outras que pagam mais à tarefa, incluindo no SNS. O objetivo de dar resposta aos portugueses continua a falhar;
- Segundo a Administração Central do Sistema de Saúde, apenas 5587 especialistas estão em exclusivo, isto é, 30% do total de médicos no SNS em 2018 (18.835);
- Nos hospitais são somente 2504, 20% deste sector (12.448). Mesmo que os médicos queiram trabalhar só no Estado não podem fazê-lo;
- A figura laboral da dedicação exclusiva foi retirada da Saúde em 2009 porque era cara”;
- No Relatório Social do Ministério da Saúde e do SNS de 2018, no quadro 6 da pág. 56, refere-se que 9.191 médicos têm contratos a prazo ou a termo certo”.
A acentuada promiscuidade público-privada dos profissionais de saúde, devido a ausência de remunerações, carreiras e condições de trabalho dignas, em relação à qual ninguém tem a coragem de tomar medidas concretas para a eliminar, está a contribuir para a baixa produtividade que se verifica no SNS e, consequentemente, para a sua destruição, apesar do esforço de muitos dos seus profissionais. O SNS enfrenta graves problemas de má gestão que resultam não só do subfinanciamento crónico e do forte endividamento, mas também da interferência diária e permanente do Ministério das Finanças na sua gestão, da falta de autonomia e, consequente desresponsabilização que tudo isso gera, o que é agravado pela nomeação pelo governo de administrações, em muitos casos onde não impera o critério de competência mas fundamentalmente o de fidelidade e obediência ao governo, o que contribui para agravar as suas dificuldades e para a explosão do negócio privado da saúde.
No contexto do SNS, o problema da exclusividade dos profissionais de saúde – os profissionais de saúde devem ter a liberdade de escolher em trabalhar no SNS ou nos grandes grupos privados de saúde, mas o que não se pode permitir é que trabalhem simultaneamente nos dois devido à promiscuidade e baixa produtividade que isso determina – é uma questão vital para a defesa do SNS. A promiscuidade público- privada dos profissionais para além de contribuir para agravar enormemente as dificuldades do SNS é também um importante instrumento de financiamento do negócio privado da saúde em Portugal e, nomeadamente, dos grandes grupos de saúde à custa do SNS como vamos também mostrar.
No programa do atual governo, a exclusividade não é apontada como um objetivo a atingir, apenas é referido “a celebração de pactos de permanência no SNS após a conclusão da futura formação especializada, na opção pelo trabalho em dedicação plena” (pág. 20). E embora afirme que é necessário “combater a politica de baixos salários, repondo a atualização anual da Administração Pública” , logo a seguir contradiz-se o que se afirma antes dizendo que o “cenário de responsabilidade orçamental apresentado contempla um aumento anual da massa salarial de 3% na Administração Pública” (pág. 9) o que corresponde, para a Administração Central, um aumento de 374 milhões €, quando as progressões nas carreiras custaram 200 milhões € em 2019 (pág.8) . Se deduzirmos este valor ficam 174 milhões €, o que dividido pelo número de trabalhadores do Estado dá, a cada um, 23,8€/mês.
Para além do referido anteriormente, o programa do governo, de “importante” apenas refere a construção de novos hospitais e a recuperação de outros, mas não indica quais e quantos (pág.11); a eliminação faseada das taxas moderadoras nos Centros de Saúde (pág. 19), e que não haverá novas PPP na área clinica (pág.19), o que significa que pode haver PPP na área da construção e que podem continuar as PPP, abrangendo as 2 áreas, que existem.
A interferência do Governo na gestão da ADSE, a falta de autonomia, a incapacidade para tomar decisões, o pântano da “negociação” das novas tabelas para não criar “problemas ao Governo” que é aproveitado pelos grandes grupos privados e a degradação dos serviços prestados aos beneficiários
Uma situação muito semelhante à que se verifica no SNS também existe na ADSE, embora esta não seja financiada pelo Orçamento de Estado mas fundamentalmente com os descontos dos trabalhadores e aposentados da Função Publica (mais de 600 milhões €/ano).
O Ministério das Finanças tem impedido o alargamento da ADSE aos trabalhadores com contratos individuais de trabalho (cerca de 100.000), pondo assim em causa a sua sustentabilidade; interfere na gestão corrente através dos dois membros nomeados pelo governo para o conselho diretivo, coloca obstáculos à contratação de trabalhadores necessários para prestar melhores serviços aos beneficiários (o pagamento de reembolsos aos beneficiários continua com atrasos superiores a 3 meses) e necessários também para combater com eficácia a fraude, o consumo excessivo e desnecessário promovido pelos prestadores (o que é uma ajuda aos grandes grupos de saúde), e chega a impor à ADSE, para compensar a falta de trabalhadores, que lance concursos para “comprar horas de trabalho” a empresas de trabalho temporário pagando apenas 4,77€/hora, aos quais nenhuma empresa concorre, mas que servem para adiar a resolução do problema, contribuindo assim para a degradação e destruição da ADSE e para a insatisfação dos beneficiários que a financiam.
Para além disso, faz cortes e cativações arbitrárias no orçamento da ADSE, o que determina que nos últimos meses a ADSE nem tenha cobertura orçamental para pagar aos prestadores os cuidados de saúde realizados aos beneficiários, obrigando a ADSE a mendigar ao Ministério das Finanças reforços para poder funcionar, os quais são sempre demorados e dados com meses de atraso.
Situação análoga se verifica em relação à contratação de trabalhadores em que nada se pode fazer sem autorização previa do Ministério das Finanças. É o estrangulamento e a destruição da ADSE feita pelo governo, embora ela não seja financiado pelo Orçamento do Estado para depois a privatizar e a transformar numa numa seguradora de saúde como exige a direita. E isto apesar da ADSE, com 1.200.000 beneficiários, libertar o SNS de uma parte importante das suas responsabilidades e custos, pois se não existisse a ADSE, com o paradigma atual, situação do SNS, que já é grave, seria pior pois teria prestar serviços de saúde à maioria de 1,2 milhões de beneficiários da ADSE. E estes serviços não seriam pagos pelo Orçamento do Estado mas sim com os descontos dos trabalhadores e aposentados da Função Pública (600M€/ano).
Estudo – 3.ª Parte
A explosão do negócio privado da saúde em Portugal, o seu financiamento pelo SNS e pela ADSE e a concentração crescente no setor privado da saúde que aposta, para se consolidar, na degradação do SNS
O negócio privado da saúde explodiu em Portugal nomeadamente nos últimos anos. Entre 2007 e 2017, o número de hospitais privados aumentou de 99 para 114, representando neste último ano já 50,7% do número total de hospitais existentes no país.
Mas é a nível dos grandes grupos de saúde, alguns deles já controlados por entidades estrangeiras, (Grupos Luz, José Mello Saúde, Lusíadas, Trofa, grupo Hospitais Privados do Algarve) que se tem verificado um enorme crescimento (explosão) os quais têm absorvido/engolido/destruído os pequenos e médios hospitais, assim como as policlínicas existentes, tornando os consultórios de médicos cada vez mais uma recordação/relíquia do passado, e transformando a maioria dos médicos e outros profissionais de saúde (incluindo os que trabalham também no setor publico da saúde) em autênticos “proletários descartáveis” aos quais pagam uma percentagem do preço que cobram ao doente, ou por peça (ex. por cada operação que fazem), sem qualquer vinculo de trabalho permanente.
Esta explosão do negócio da saúde em Portugal, ou melhor, dos grandes grupos de saúde, tem sido feita fundamentalmente à custa do SNS e das suas dificuldades e dos subsistemas públicos de saúde, nomeadamente da ADSE, que os financiam.
O próprio SNS tem financiado em larga escala o setor privado da saúde e fornecido trabalhadores altamente qualificados (médicos e enfermeiros) a preços baratos sem encargos adicionais para os grupos privados de saúde (não têm de suportar encargos sociais nem têm de pagar subsidio de férias e de Natal).
Os subsistemas públicos de saúde, em particular a ADSE, têm tido também um papel fundamental na promoção dos grandes grupos privados de saúde, na medida que lhes concedem um tratamento preferencial em prejuízo dos médios e pequenos prestadores que muito dificilmente conseguem assinar uma convenção com a ADSE e que são engolidos pelos grandes grupos (como membro do conselho diretivo da ADSE eleito pelos representantes dos beneficiários tenho procurado mudar esta realidade mas em vão já que tenho encontrado uma forte oposição dos dois membros nomeados pelo governo, que constituem a maioria do conselho diretivo)
O quadro que a seguir se apresenta, retirado do relatório e contas divulgado pelo Ministério da Saúde, mostra a enorme dimensão do financiamento do setor privado de saúde pelo SNS.
Quadro 6 – Despesa corrente do SNS em milhões €
| Despesa Corrente do SNS – Milhões € – Orçamento do SNS | 2018 | 2019 |
| I. Despesas correntes | 9 507 | 10 027 |
| 1. Despesas com pessoal | 3 968 | 4 155 |
| 2. Compras de Inventários (aquisições de bens) | 1 720 | 1 834 |
| 3. Fornecimentos e serviços externos | 3 726 | 3 922 |
| 3.1. Produtos vendidos em farmácias | 1 259 | 1 335 |
| 3.2. Meios complementares de diagnóstico e terapêuticas e outros subcontratos | 1 234 | 1 166 |
| 3.3. Parcerias Público-Privadas (PPP) | 444 | 474 |
| 3.4. Outros subcontratos | 169 | 185 |
| 3.5. Fornecimentos e Serviços | 620 | 762 |
Como se conclui rapidamente dos números do quadro anterior, que são os do orçamento do SNS de 2018 e 2019, divulgados pelo Ministério da Saúde, em 2018, o SNS financiou o setor privado da saúde com 5.446 milhões €, sendo 3.726 milhões € com “Fornecimentos e serviços externos” e, em 2019, esse financiamento aumentou para 5.756 milhões €, sendo 3.922 milhões € de “Fornecimentos e serviços externos”.
Só os Hospitais PPP custaram ao SNS 444 milhões em 2018 e, em 2019, essa fatura passada pelos grandes grupos de saúde ao SNS subirá para 474 milhões €, ou seja, um crescimento de 6,8%, i.é, 7,6 vezes superior ao aumento percentual dos rendimentos do SNS em 2019 que foi apenas de 0,9% como se referiu anteriormente.
Como a ADSE financia os grandes grupos privados da saúde
O quadro seguinte dá uma ideia da dimensão do financiamento dos grupos privados de saúde pela ADSE.
Quadro 7 – A dimensão do financiamento dos grandes grupos privados da saúde pela ADSE
| Grupos de Saúde e Facturação apenas no regime convencionado | 2015 – Milhões € | 2016 – Milhões € | 2017 – Milhões € | 2018 – Milhões € | SOMA – Milhões € |
| Luz | 90,2 | 94,4 | 89,6 | 82,2 | 356,4 |
| José de Mello Saúde | 40,8 | 45,8 | 52,2 | 53,7 | 192,5 |
| Lusíadas | 41,3 | 44,7 | 45,2 | 41,1 | 172,4 |
| Trofa | 25,9 | 29,6 | 31,3 | 32,4 | 119,3 |
| HP Algarve | 7,9 | 9,6 | 10,4 | 10,4 | 38,3 |
| SOMA | 206,2 | 224,1 | 228,7 | 219,8 | 878,8 |
| Total Regime Convencionado | 346,3 | 375,2 | 387,6 | 377,1 | 1 486,2 |
| % 5 Grupos no Reg. Convencionado | 59,5% | 59,7% | 59% | 58,3% | 58,3% |
Em 4 anos, os cinco maiores grupos privados de saúde faturaram e receberam da ADSE 878,8 milhões €. E o quadro anterior só inclui a despesa da ADSE com o chamado Regime convencionado. Para além deste, a ADSE tem também o chamado Regime livre, com o qual gasta cerca de 160 milhões € por ano, sendo uma parte importante desta despesa também paga a estes cinco grandes grupos que dominam completamente o setor privado da saúde em Portugal e que estão a “engolir” gradualmente, mas de uma forma implacável, os pequenos e médios prestadores.
A ADSE, por ser o maior “cliente” destes grupos tem um enorme poder potencial de mercado que não é utilizado. Infelizmente devido à existência de um conselho diretivo dominado pelos representantes do governo que têm uma posição pouco firme perante aqueles grupos, criou-se uma situação de indefinição e pantanosa quer na implementação de novas tabelas do Regime convencionado quer nas regularizações de que se aproveitam os grandes grupos privados.
Para se poder ficar com uma ideia clara de como funciona o negócio privado da saúde no nosso país, e como a ADSE os financia, apresentam-se seguidamente dois quadros com preços de medicamentos e de próteses faturados a ADSE por diferentes prestadores privados.
Quadro 8 – Preços dos mesmos medicamentos faturados à ADSE por diferentes prestadores
| Códigos dos medicamentos CHNM | Designação do medicamento | Preço facturado por diferentes prestadores pelo mesmo medicamento (alguns exemplos) | |||
| Preço mínimo (€) | Preço máximo (€) | Diferença euros | Diferença em % | ||
| 10 002 890 | Paracetamol 250 mg | 0,12 | 3,66 | 3,54 | 2 950,0 |
| 10 003 070 | Prednisolona 20 mg | 0,10 | 4,75 | 4,65 | 4 650,0 |
| 10 005 896 | Omeprazol 40 mg | 0,43 | 8,85 | 8,42 | 1 958,1 |
| 10 016 985 | Glucose 50 mg/ml | 0,92 | 10,60 | 9,68 | 1 052,2 |
| 10 033 408 | Bacitracina 35,2 mg | 0,21 | 3,03 | 2,82 | 1 342,9 |
| 10 047 112 | Tramadol 50 mg | 0,18 | 1,79 | 1,61 | 894,4 |
| 10 067 008 | Duloxetina 30 mg | 0,62 | 6,63 | 6,01 | 969,4 |
| 10 068 455 | Macrogol 40 0mg pó | 0,62 | 12,67 | 12,05 | 1 943,3 |
| 10 069 030 | Rosuvastatina 5 mg | 0,92 | 10,00 | 9,08 | 987,0 |
| 10 080 589 | Timolol 1 mg+ | 0,56 | 18,39 | 17,83 | 3 183,9 |
| 10 089 734 | Levotiroxina sód. 0,112 mg | 0,05 | 0,66 | 0,61 | 1 220,0 |
| 10 108 664 | Carbomero 2,5 mg | 0,14 | 8,26 | 8,12 | 5 800,0 |
As diferenças de preços nos mesmos medicamentos faturados por diferentes prestadores privados atingem 2950% (30,5. vezes mais) e mesmo de 5800% (59 vezes mais). E não existe nenhuma entidade oficial (governo, IGAS; ERS, AdC) que ponha qualquer limite a esta diferença escandalosa de preços e faça qualquer controlo a estes comportamentos.
Atualmente uma das maiores fontes de lucros para os grandes grupos privados de saúde não são os atos médicos que realizam (consultas, cirurgias, etc.) mas sim o material (ex. próteses), medicamentos, e MCDT que vendem. Funcionam como autênticos intermediários dos produtores de dispositivos médicos (agora a moda é serem utilizados uma única vez e depois deitados fora para se poder faturar mais) e dos laboratórios cobrando à ADSE preços exorbitantes que ninguém controla. Médicos e enfermeiros, e outros profissionais de saúde, são os novos proletários do séc. XXI, e são instrumentos do negócio gigantesco que é a saúde privada.
Situação semelhante se verifica com os preços faturados por diferentes prestadores à ADSE pelas próteses colocadas nos beneficiários como mostra o quadro 9
Quadro 9 – Preços das mesmas próteses faturadas à ADSE por diferentes prestadores
| Códigos das próteses CDM | Preço facturado por diferentes prestadores pela mesma prótese (alguns exemplos) | |||
| Preço mínimo (€) | Preço máximo (€) | Diferença euros | Diferença em % | |
| 14 736 160 | 19 345 | 31 141 | 11 796 | 61,0 |
| 15 894 143 | 2 458 | 11 726 | 9 268 | 377,1 |
| 14 239 175 | 23 150 | 29 574 | 6 424 | 27,7 |
| 11 895 292 | 725 | 4 333 | 3 608 | 497,7 |
| 12 485 977 | 792 | 3 723 | 2 931 | 370,1 |
| 13 844 849 | 3 184 | 5 702 | 2 518 | 79,1 |
| 13 557 351 | 455 | 2 501 | 2 046 | 449,7 |
| 13 847 740 | 1 144 | 2 998 | 1 854 | 162,1 |
| 11 061 480 | 509 | 2 327 | 1 818 | 357,2 |
| 16 711 599 | 303 | 2 058 | 1 755 | 579,2 |
| 16 765 796 | 445 | 1 593 | 1 148 | 258,0 |
| 11 954 906 | 227 | 1 299 | 1 072 | 472,2 |
| 11 059 915 | 1 272 | 2 282 | 1 010 | 79,4 |
A diferença de preços faturados pelos diferentes prestadores chega a atingir 11.796€ para a mesma prótese e em percentagem varia entre 61% e 579,2%. E os preços mais baixos já incluem naturalmente margens razoáveis de lucro, mas para outros prestadores essas margens ainda não são suficientes. Como o céu é o limite nos códigos abertos que aproveitam para multiplicar várias vezes as margens de lucros faturando à ADSE preços exorbitantes que são pagos com os descontos dos trabalhadores e dos aposentados da Função Pública.
É esta a forma como funciona o negócio de saúde privada no nosso país, portanto muito diferente da lógica de funcionamento do SNS, o que é até facilitado por toda uma cultura de descontrolo que se instalou na ADSE, com a conivência dos sucessivos governos, que se está agora a tentar alterar, mas que está a ser muito difícil devido à ausência de vontade firme para o fazer.
Para se poder ficar com uma ideia das consequências deste descontrolo a nível da despesa permitida pelo governo e pelas sucessivas direções nomeadas por ele, interessa ainda referir que a ADSE pretende regularizar esta situação, cortando a faturação excessiva, mas a oposição dos grandes grupos de saúde é muito grande e a ameaça de rescindirem as convenções é grande se a ADSE não aceitar as suas exigências, nomeadamente a nível das chamadas “regularizações” ou seja, visando recuperar o que foi cobrado a mais fundamentalmente pelos grandes grupos de saúde que só no período 2015/2018 somam cerca de 60 milhões € (cerca de 80% é referente aos 5 maiores grupos privados de saúde) mas que ninguém tem a coragem de cobrar.
A cobrança devido à pressão dos grandes grupos privados tem sido sucessivamente adiada. A situação é pantanosa e tem existido pouca firmeza na defesa da ADSE por parte dos membros do conselho diretivo da ADSE nomeados pelo governo que constituem a maioria.
É preciso dizer, para que fique clara a minha posição, que, no atual paradigma da ADSE, os grandes grupos privados de saúde são necessários à ADSE e aos seus beneficiários, porque são eles que possuem, no setor privado, os maiores e melhores hospitais com capacidade para realizar os atos médicos mais complexos (cirurgias).
Mas o que é necessário é estabelecer uma relação mais equilibrada entre esses grupos e a ADSE, que não existe, e controlar os preços que praticam. E isto é necessária para que os interesses da ADSE e dos beneficiários sejam defendidos, o que ainda não acontece porque apesar do Decreto-Lei 33/2018 ter determinado que o conselho diretivo da ADSE fixe preços máximos a pagar por próteses, medicamentos e procedimentos cirúrgicos, isso ainda não aconteceu e os prestadores continuam a poder faturar o preço que querem, porque aquele Decreto-Lei continua por cumprir 1,5 anos após a sua publicação e o governo nada faz.
O fornecimento pelo SNS de mão de obra altamente qualificada e barata aos grandes grupos de saúde
Outra forma de promover e financiar o negócio privado da saúde em Portugal. A necessidade de remunerações e carreiras dignas em troca da exclusividade
A promiscuidade público-privada dos profissionais de saúde que trabalham simultaneamente no SNS e nos grandes grupos privados, o que contribui também para a baixa produtividade e mesmo para a desresponsabilização que se verifica em muitas áreas do SNS, consentida e até promovida pelos sucessivos governos que se têm recusado a acordar com os representantes destes profissionais remunerações e carreiras dignas em troco da exclusividade, constitui, objetivamente, por um lado, uma forma importante de financiamento dos grandes grupos privados de saúde que é muitas vezes ignorada ou subestimada e, por outro lado, um instrumento de descapitalização e destruição do SNS.
Quem conheça a forma de funcionamento de pequenos, médios mas fundamentalmente dos hospitais dos grandes grupos privados de saúde sabe bem que eles possuem um reduzido corpo clínico próprio e permanente, que designam por “médicos e enfermeiros residentes”.
Para além destes possuem uma enorme carteira constituída por centenas de médicos e também de enfermeiros que trabalham no SNS, a quem recorrem apenas quando têm serviço (consultas, operações etc.), e a quem pagam normalmente à peça (por ex. um preço por operação que realizam que constitui apenas uma parcela que recebem do doente) ou à percentagem (por ex. 70% do preço cobrado ao doente por uma consulta ou 20% por um TAC). Faz lembrar as antigas praças de jorna no Alentejo.
A esmagadora maioria destes profissionais do SNS não têm vínculo permanente com os hospitais privados, por isso os grupos privados não têm de suportar quaisquer outros encargos para além das percentagens ou do preço pago por ato médico realizado. Não têm suportar despesas com a Segurança Social ou CGA, nem têm de pagar subsidio de férias e de Natal, diferentemente do que sucede com o SNS.
Os grandes grupos privados de saúde têm acesso a trabalhadores altamente qualificado a um preço muito baixo (trabalho barato e altamente precário) devido à existência do SNS, à ausência de remunerações, carreiras e condições de trabalho dignas no SNS causado pelo seu subfinanciamento crónico, à promiscuidade-publico privado dominante, e à ausência de exclusividade e à má gestão e baixa produtividade que lhes estão naturalmente associadas.
Os grandes grupos privados da saúde, é preciso ter a coragem de o afirmar com clareza, só têm conseguido prosperar, e desenvolver-se da forma como tem acontecido em Portugal à custa do SNS, nomeadamente dos seus profissionais e dos seus recursos financeiros e dos subsistemas públicos de saúde (ex.: ADSE).
O quadro 10, que a seguir se apresenta, mostra em números o caráter parasitário dos hospitais privados fundamentalmente dos grandes grupos de saúde em relação ao SNS, em termos de profissionais altamente qualificados. Se se quiser controlar e reduzir a explosão do negócio privado da saúde em Portugal é criar as condições necessárias e impor a exclusividade aos profissionais de saúde que querem desenvolver a sua atividade do SNS. Matava-se a assim a “galinha de ouro” dos grandes grupos privados de saúde que teriam de pagar dignamente aos seus profissionais (atualmente, a maioria recebe à peça ou à percentagem e tem trabalho precário)
Quadro 10 – A promiscuidade público-privada está destruir o SNS: os grupos privados de saúde florescem à custa dos profissionais de saúde do SNS
| Natureza Institucional | 2007 | 2011 | 2014 | 2015 | 2016 | 2017 |
| Total – Hospitais | 198 | 226 | 225 | 225 | 225 | 225 |
| Hospital público e PPP | 99 | 123 | 118 | 114 | 111 | 111 |
| Hospital privado | 99 | 103 | 107 | 111 | 114 | 114 |
| Total – Médicos | 21 024 | 20 539 | 21 893 | 22 874 | 24 003 | 25 130 |
| Hospital público e PPP | 17 675 | 18 616 | 19 618 | 20 231 | 20 933 | 21 897 |
| Hospital privado – Médicos | 3 349 | 1 923 | 2 275 | 2 643 | 3 070 | 3 233 |
| Total – Enfermeiros | 32 090 | 37 090 | 36 532 | 37 838 | 39 820 | 41 107 |
| Hospital público e PPP | 29 330 | 33 935 | 33 143 | 34 414 | 36 020 | 36 883 |
| Hospital privado – Enfermeiros | 2 760 | 3 155 | 3 389 | 3 424 | 3 800 | 4 224 |
| A percentagem de hospitais privados e de médicos e enfermeiros nos privados | ||||||
| % Hospitais privados / Total | 50,0 | 45,6 | 47,6 | 49,3 | 50,7 | 50,7 |
| % Médicos nos H. Privados | 15,9 | 9,4 | 10,4 | 11,6 | 12,8 | 12,9 |
| % Enfermeiros H. Privados | 8,6 | 8,5 | 9,3 | 9,0 | 9,5 | 10,3 |
Em 2017, apenas 12,9% dos médicos e 10,3% dos enfermeiros tinham um vínculo permanente com os hospitais privados, constituindo aquilo que eles designam por “corpo clínico residente”. A maioria dos restantes milhares de médicos e enfermeiros “utilizados” pelos grandes grupos privados de saúde pertenciam à sua carteira de profissionais mal pagos e, infelizmente, também no SNS. É clara a natureza parasitária nomeadamente dos grandes grupos privados da saúde em relação ao SNS, relativamente a profissionais de saúde altamente qualificados e baratos.
Os grandes grupos privados de saúde não existiriam nem se desenvolveriam, da forma como se tem verificado em Portugal, se não existisse o SNS e também os subsistemas públicos de saúde. As dificuldades que os sucessivos governos têm criado ao SNS – subfinanciamento crónico do SNS, interferência continua na sua gestão, estrangulamento financeiro por parte do Ministério das Finanças, falta de autonomia, nomeação de administradores e de direções pouco competentes que são muitas vezes autênticos comissários políticos obediente do governo, etc.- e também à ADSE têm constituído um maná para os grandes grupos privados da saúde em Portugal. Se não se puser um travão a tudo isto a destruição do SNS continuará e as dificuldades da ADSE aumentarão
O quadro 11 mostra a despesa corrente com a saúde que não é paga pelo SNS e pelos SRS da RA.
Quadro 11 – Repartição da despesa corrente da saúde em Portugal no período 2000/2018
| ANO | Despesa Corrente com saúde em Portugal 1000€ | Percentagem da despesa TOTAL que não é do SNS nem dos Serviços Regionais de Saúde (Açores e Madeira) | ||
| TOTAL | SNS + Serviços Regionais Saúde Açores e Madeira | Despesa corrente com saúde excluindo a so SNS e a dos SRS dos Açores e Madeira | ||
| 2000 | 10 758 798 | 6 306 973 | 4 451 825 | 41,4% |
| 2001 | 11 414 934 | 6 626 220 | 4 788 714 | 42,0% |
| 2002 | 12 206 461 | 7 104 734 | 5 101 727 | 41,8% |
| 2003 | 13 010 302 | 7 485 835 | 5 524 467 | 42,5% |
| 2004 | 14 163 666 | 8 113 980 | 6 049 686 | 44,1% |
| 2005 | 14 966 348 | 8 609 589 | 6 356 759 | 45,2% |
| 2006 | 15 188 768 | 8 49 615 | 6 698 153 | 45,2% |
| 2007 | 15 907 572 | 8 715 161 | 7 192 411 | 44,1% |
| 2008 | 16 729 079 | 9 162 818 | 7 566 261 | 45,2% |
| 2009 | 17 332 440 | 9 715 227 | 7 617 213 | 43,9% |
| 2010 | 17 332 440 | 10 507 205 | 7 160 957 | 40,5% |
| 2011 | 16 790 717 | 9 640 572 | 7 150 145 | 42,6% |
| 2012 | 15 742 27 | 8 991 558 | 6 750 385 | 42,9% |
| 2013 | 15 476 704 | 9 070 198 | 6 406 506 | 41,4% |
| 2014 | 15 615 760 | 9 086 268 | 6 529 492 | 41,8% |
| 2015 | 16 132 90 | 9 238 315 | 6 893 875 | 42,7% |
| 2016 | 16 853 780 | 9 593 111 | 7 260 669 | 43,1% |
| 2017Po | 17 456 492 | 9 932 487 | 7 524 005 | 43,1% |
| 2018Pe | 18 345 065 | 10 484 715 | 7 86 350 | 42,8% |
| Var. 2000/18 | 70,5% | 66,2% | 76,6% | 3,5% |
A despesa corrente de saúde em Portugal que não é paga pelo SNS e pelos Serviços Regionais de Saúde dos Açores e da Madeira tem aumentado muito mais do que a despesa pública com saúde (SNS*DSRS).
Entre 2000/2018, a despesa do SNS mais a despesa dos Serviços Regionais de Saúde das Regionais Autónomas aumentou 66,2%, enquanto a restante despesa corrente com saúde cresceu em Portugal 76,6%. Em 2018, esta última representava já 42,8% da despesa total corrente com a saúde em Portugal. A explosão do negócio privado da saúde está intimamente associado ao crescimento significativo desta despesa e às dificuldades do SNS.
A concentração enorme e crescente no setor da saúde privada em Portugal e algumas conclusões finais para reflexão e debate
Tem-se assistido nos últimos anos a uma crescente concentração no setor privado de saúde com a liquidação ou absorção pelos grandes grupos de saúde dos pequenos e médios hospitais e mesmo de policlínicas. Os cinco grandes grupos de saúde – Luz, José Mello Saúde, Lusíadas, Trofa e Grupo Hospitais Privados do Algarves – alguns deles já totalmente controlados por grupos estrangeiros (ex.:Luz e Lusíadas), dominam já completamente o setor privado de saúde em Portugal tendo áreas geográficas preferenciais de atuação. E continuam a crescer rapidamente como acontece com o grupo Luz que duplicou recentemente a sua capacidade de produção nomeadamente em cirurgia, com o grupo JMS que está a terminar um grande hospital em Lisboa, e com o grupo Trofa que abriu recentemente um hospital na Amadora e uma grande Policlínica em Loures.
Os pequenos e médios prestadores privados de saúde (hospitais de Misericórdias e de IPSS, policlinicas consultores de médicos, etc.), estão a ser destruídos ou engolidos pelos grandes grupos de saúde que gozam de um tratamento preferencial junto do SNS e dos subsistemas públicos de saúde (ex. ADSE), Em tudo isto os beneficiários, que financiam a ADSE; acabam por serem prejudicados pois o acesso a cuidados de saúde, financiados pela ADSE, é difícil em muitas regiões do país devido à recusa desta em se assinar convenções com os pequenos e médios prestadores locais (exs: hospitais das Misericórdias e de IPSS e Policlínicas de proximidade). E esta cultura ainda não se conseguiu alterar na ADSE.
A defesa do SNS, uma das mais importantes conquistas de Abril, é fundamental para todos os portugueses, o que passa, a meu ver, por um financiamento seguro, certo e adequado, o que exige a inclusão na lei de uma da “norma travão”, por carreiras, remunerações e condições de trabalho dignas para os seus profissionais, o que não acontece atualmente, pela imposição da exclusividade aos profissionais que queiram trabalhar no SNS, pela eliminação da promiscuidade publico-privado que gera a má gestão e baixa produtividade, por uma gestão baseada na competência, na autonomia e responsabilização, que não existe atualmente, pela eliminação do enorme outsourcing (aquisição de serviços a privados) que é também uma forma de privatização do SNS, etc..
E tudo isto não se alcança apenas com grandes declarações sobre a necessidade de defender o SNS nem com a ausência de normas concretas que garantam condições de funcionamento, como acontece na nova Lei de bases da saúde (Lei 95/2019), que não estabelece nada de concreto em relação a questões essenciais para a consolidação do SNS (financiamento, exclusividade, autonomia, boa gestão, produtividade, responsabilização, etc,.). Vamos agora ver como o novo governo PS/Costa/Centeno regulamenta a nova lei de bases da saúde, e se na sua regulamentação são suprimidas ou não as deficiências e omissões da Lei 95/2019 que referimos. O futuro o dirá.
O SNS, os serviços de saúde dos Açores e Madeira e a própria ADSE tê, até aqui, resistido aos ataques que têm sido sujeitos mas isso está a atingir o limite
Apesar dos violentos ataques que o SNS, os Serviços Regionais de Saúde das Regiões Autónomas têm sofrido – subfinanciamento crónico, cortes significativos nos orçamentos e cativações , interferências constantes do Ministério das Finanças na sua gestão diária, ausência de autonomia que gera a desresponsabilização, proibição de contratar os trabalhadores que necessita para prestar serviços com um mínimo de qualidade a utentes e beneficiários, submissão à obsessão de reduzir rapidamente o défice orçamental a zero, etc., etc – o mesmo sucedendo à ADSE que tem sofrido cortes arbitrários no seu orçamento e cativações, assim como ingerências diretas na sua gestão, através das representantes do governo no conselho diretivo; repetindo, apesar de todos estes ataques o SNS e os SRS dos Açores e Madeira tem conseguido, até a esta data, manter ganhos de saúde, em algumas áreas, superiores à média dos países da União Europeia como mostram os gráficos 7 e 8 que se apresentam mais à frente.
Em relação à ADSE, que é fundamentalmente financiada com os descontos dos trabalhadores da Função Pública e não pelo OE, o que precisa com urgência para garantir a sua sustentabilidade, e como temos com toda a clareza afirmado, é de uma direção mais profissional, mais assertiva na defesa dos interesses da ADSE e dos beneficiários, com competências de gestão para dirigir uma entidade com a dimensão que tem a ADSE (1.200.000 de beneficiários e mais de 600 milhões € por ano), e com uma visão estratégica, e menos dependente do governo, eliminando da ingerência deste na sua gestão corrente que a sujeita a objetivos que não os interesses dos beneficiários.
Gráfico 7 – Mortalidade infantil em Portugal e na União Europeia – 2016
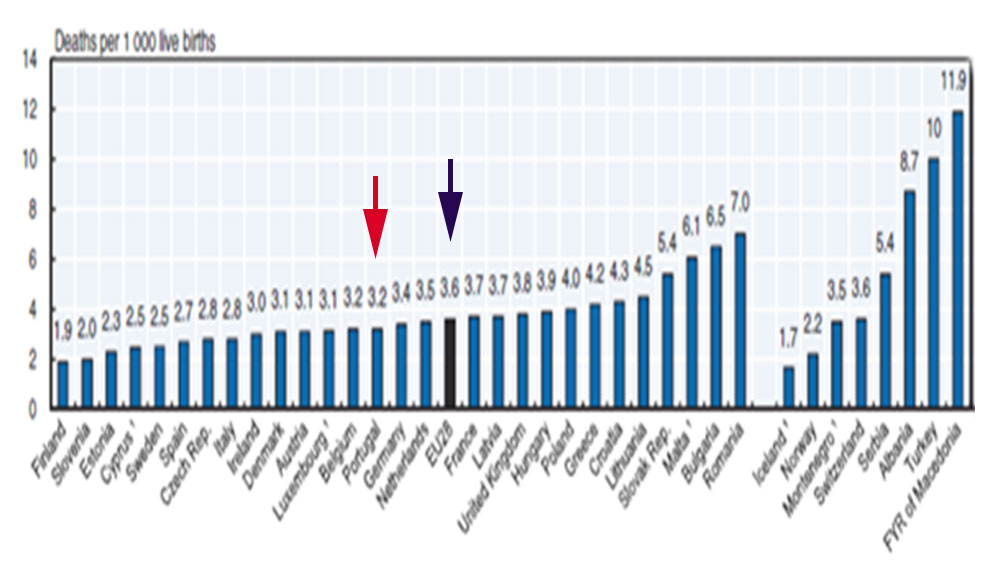
Como revela a OCDE, em 2016, a mortalidade infantil era, em Portugal de 3,2 mortes por 1000 nascimentos, enquanto a média nos países da União Europeia, no mesmo ano, atingia 3,6 mortes por 1000 nascimentos. Uma situação mais favorável para Portugal também se verificava a nível da esperança de vida à nascença como mostra o gráfico 7 também com dados da OCDE.
Gráfico 8 – Esperança de vida à nascença em Portugal e na União Europeia – 2016
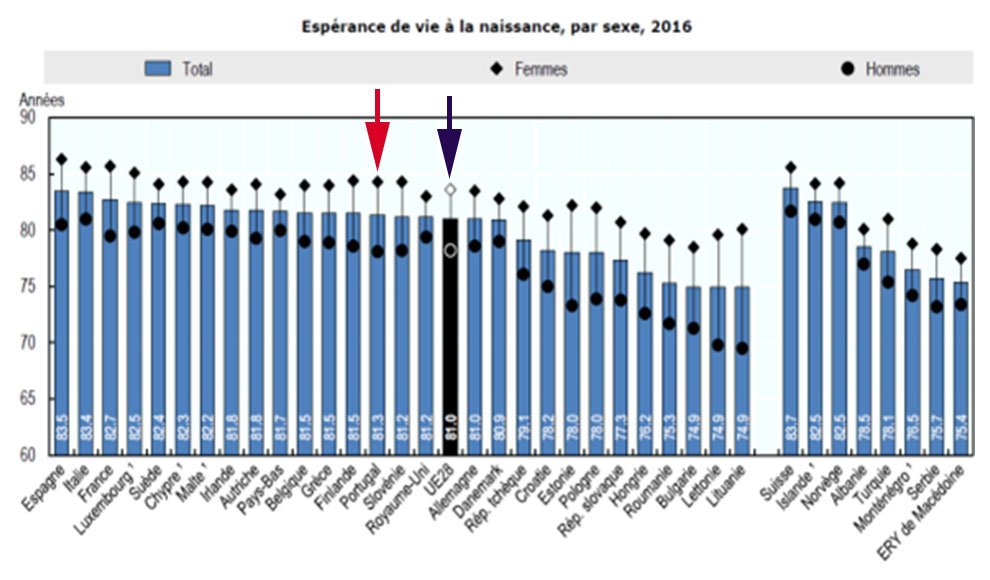
Como revela a OCDE, em 2016, a esperança de vida em Portugal era de 81,3 anos, enquanto a média nos países da União Europeia era de 81 anos.
Os indicadores apresentados, que são os mais utilizados para avaliar os ganhos de saúde, revelam que, apesar dos ataques ao SNS, Portugal continua a apresentar valores mais favoráveis. No entanto, se os ataques continuarem é evidente que a saúde dos portugueses, que enfrentam já graves dificuldades no acesso a serviços, se degradará rápida e inevitavelmente.
E isso já começou com a degradação crescente do SNS devido à politica do governo na área da saúde, totalmente subordinada à lógica do Ministério das Finanças (todos somos Centenos disse candidamente o anterior ministro da saúde) que tem a obsessão de défice orçamental zero, cujo titular se quer apresentar e brilhar em Bruxelas como “como bom e obediente aluno” , o que tem tido o apoio do 1º ministro como revela o programa do atual governo. E esta obsessão é tão grande que no próprio programa de governo se afirma que “ o primeiro objetivo a reter: a divida publica desce para próximo dos 100% do PIB no final da legislatura que agora se inicia”; e o segundo objetivo a reter: o saldo primário deve manter perto dos 3% do PIB” (pág. 4 do programa do atual governo).
Portanto, os dois primeiros e principais objetivos deste governo para a legislatura que agora começa são meramente financeiros e de submissão à Comissão Europeia, secundarizando os interesses do país e dos portugueses.
Para o atual governo, estes últimos (os dos portugueses) devem-se subordinar/sacrificar aqueles primeiros (os meramente financeiros: défice primário de 3%; divida publica descer para 100% do PIB) , pois até os enuncia abertamente e com toda a clareza no seu próprio programa, para que não haja ilusões afirmando mesmo que eles são os principais, logo tudo deve ser subordinado/sacrificado para os poder alcançar e poder depois dizer: “este é o governo de contas certas”. É este naturalmente o titulo com o qual quer ser condecorado e recordado.
E tudo isto é ainda mais grave porque há áreas da saúde, habitualmente esquecidas, onde a situação de Portugal é preocupante, como mostram os dois gráficos seguintes do Health at a Glance-2019.
Gráfico 9 – Percentagem de adultos com diabetes Tipo I e Tipo II – 2017

Como o gráfico mostra a percentagem de adultos com diabetes em Portugal (9,9%) é superior em 54,6% à média dos países da OCDE (6,4%) em 2017, o que é preocupante. `
Outro aspecto preocupante é o revelado pelo gráfico 10, também do Health at a Glance-2019 .
Gráfico 10 – Percentagem de população com mais de 15 anos que consideram que o seu estado de saúde é mau ou muito mau – 2017
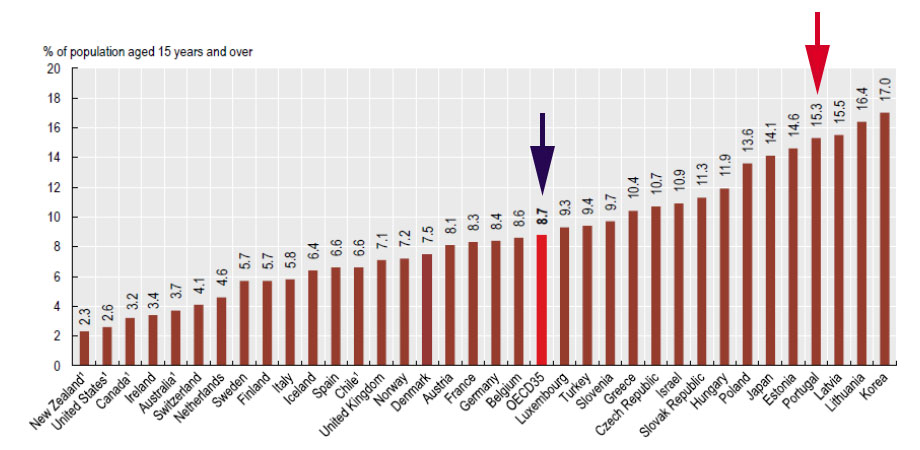
Em Portugal, em 2017, 15,3% da população com mais de 15 anos considerava que o seu estado de saúde era mau ou muito mau, quando a média nos países da OCDE era, no mesmo ano, apenas 8,7%.
E segundo também a OCDE, em 2017, a população com mais de 15 anos que considerava que o seu estado de saúde era bom ou muito bom era, em Portugal, apenas 48,8% quando a média nos países da OCDE atingia, no mesmo ano, 68,1% (pág. 85 do Health at a Glance-2019 ).
Tudo isto é preocupante e devia fazer-nos pensar sobre as consequências para os portugueses da política de saúde em Portugal que está a destruir o SNS e a ADSE e a promover em larga escala o negócio privado de saúde.


Sem comentários:
Enviar um comentário